World Obesity Day 2026


“8 พันล้านเหตุผล ปฏิรูประบบ สู้วิกฤตโรคอ้วน”
ในปัจจุบัน ภาวะน้ำหนักเกินและอ้วนได้พัฒนาไปสู่การเป็นปัญหาสาธารณสุขระดับโลกที่มีความซับซ้อนยิ่งขึ้น ไม่เพียงเป็นปัจจัยเสี่ยงสำคัญของโรคไม่ติดต่อเรื้อรัง (Non-communicable Diseases: NCDs) เช่น เบาหวานชนิดที่ 2 โรคหัวใจและหลอดเลือด และมะเร็งบางชนิดเท่านั้น แต่ยังส่งผลกระทบโดยตรงต่อคุณภาพชีวิตของประชากร ตลอดจนก่อให้เกิดภาระทางเศรษฐกิจและสังคมจากค่าใช้จ่ายด้านการรักษาพยาบาลและการสูญเสียผลิตภาพในระยะยาว
สภาพแวดล้อมของสังคมสมัยใหม่ที่เอื้อต่อการบริโภคอาหารพลังงานสูง การใช้ชีวิตแบบเนือยนิ่ง และการเข้าถึงทางเลือกด้านสุขภาพที่ทั่วถึง ทำให้โรคอ้วนกลายเป็นปัญหาที่พบได้ในทุกช่วงวัย สถานการณ์ดังกล่าวสะท้อนให้เห็นชัดว่า โรคอ้วนมิใช่เพียงผลจากเรื่องพฤติกรรมส่วนบุคคล หากแต่เป็นผลลัพธ์ของปัจจัยเชิงระบบ ทั้งระบบอาหาร โครงสร้างชุมชน สิ่งแวดล้อม ไปจนถึงนโยบายสาธารณะที่เกี่ยวข้อง ซึ่งจำเป็นต้องเร่งแก้ไขอย่างจริงจัง เป็นรูปธรรม และต่อเนื่อง

เนื่องในโอกาส “วันอ้วนโลก (World Obesity Day)” วันที่ 4 มีนาคม 2569 ภายใต้แนวคิดการขับเคลื่อนการแก้ไขปัญหาโรคอ้วนในเชิงระบบ นายแพทย์ตนุพล วิรุฬหการุญ หรือคุณหมอแอมป์ ประธานคณะผู้บริหาร บีดีเอ็มเอส เวลเนส คลินิก บริษัท กรุงเทพดุสิตเวชการ จำกัด (มหาชน) และนายกสมาคมแพทย์ฟื้นฟูสุขภาพและส่งเสริมการศึกษาโรคอ้วน กรุงเทพ (BARSO) จะชวนทุกภาคส่วนร่วมทำความเข้าใจโรคอ้วนในทุกมิติ พร้อมผลักดันความร่วมมือเพื่อปรับเปลี่ยนระบบอย่างยั่งยืน สู่การสร้างสังคมไทยที่มีสุขภาพดีร่วมกัน
ทั่วโลกกำลังเผชิญกับสังคมโรคอ้วน
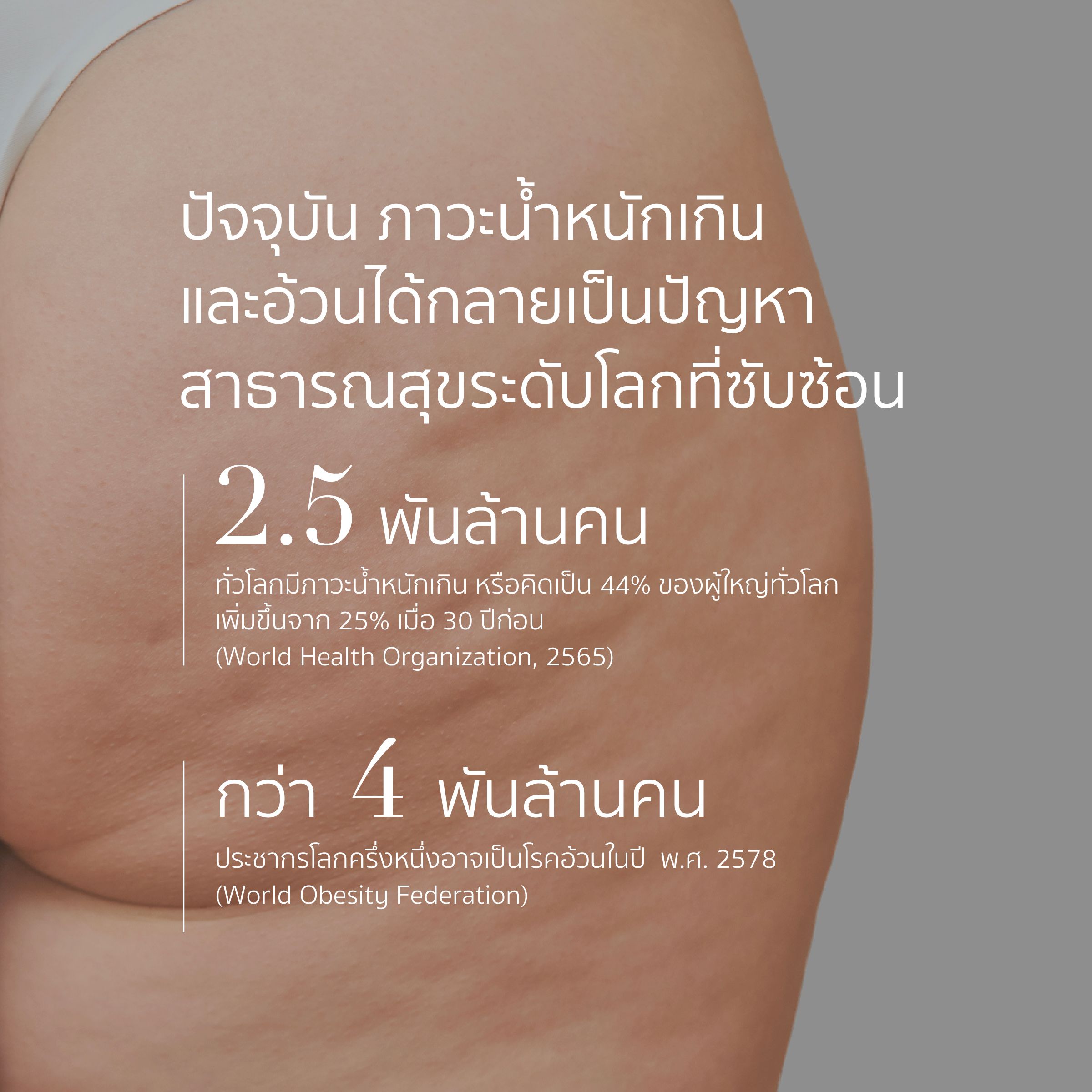
ข้อมูลขององค์กรอนามัยโลก (WHO) เปิดเผยว่า ในปี พ.ศ. 2565 ทั่วโลกมีผู้ใหญ่อายุ 18 ปีขึ้นไปกว่า 2.5 พันล้านคนมีภาวะน้ำหนักเกิน คิดเป็นร้อยละ 44 ของประชากรดังกล่าว ซึ่งเพิ่มขึ้นอย่างมีนัยสำคัญในรอบ 30 ปีที่ผ่านมาที่มีเพียงร้อยละ 25 เท่านั้น โดยความชุกภาวะน้ำหนักเกินในภูมิภาคเอเชียตะวันออกเฉียงใต้และภูมิภาคแอฟริกามีร้อยละ 31 ในขณะที่ภูมิภาคอเมริกามีความชุกของภาวะน้ำหนักเกินสูงถึงร้อยละ 67 เลยทีเดียว

สหพันธ์โรคอ้วนโลก (WOF) เปิดเผยว่า ปัจจุบันผู้คนมากกว่า 1 พันล้านคนกำลังเผชิญกับภาวะอ้วน หรือมีมากกว่าร้อยละ 16 โดยความชุกทั่วโลกเพิ่มขึ้นกว่าสองเท่าจากปี พ.ศ. 2533 ทั้งนี้ สหพันธ์โรคอ้วนโลกยังคาดการณ์อีกว่า ภายในปี พ.ศ. 2578 อาจมีประชากรโลกสูงถึง 4 พันล้านคน หรือครึ่งหนึ่งที่ต้องเผชิญกับโรคอ้วน
อีกกลุ่มประชากรที่น่ากังวลไม่แพ้กันคือ กลุ่มวัยเด็ก เพราะปี พ.ศ. 2568 ที่ผ่านมา เด็กกว่า 543 ล้านคนกำลังอยู่ร่วมกับภาวะน้ำหนักเกินและอ้วน โดยเป็นเด็กอ้วนกว่า 159 ล้านคนเลยทีเดียว ซึ่งเพิ่มขึ้นอย่างมีนัยสำคัญจากข้อมูลของ WHO ในปี พ.ศ. 2533 ที่มีเพียง 31 ล้านคนเท่านั้น สะท้อนถึงความรุนแรงของปัญหาโรคอ้วนในประชากรเด็กและเยาวชนทั่วโลก

สำหรับประเทศไทย รายงานจากระบบคลังข้อมูลด้านการแพทย์และสุขภาพ กระทรวงสาธารณสุข ในการติดตามเฝ้าระวังภาวะเริ่มอ้วนและอ้วนนั้น ในปี พ.ศ. 2567 ที่ผ่านมา ประชากรไทยมีปัญหาน้ำหนักเกินและอ้วนมากถึง 49.0% ในขณะที่ กรุงเทพมหานครมีอัตราความชุกของโรคอ้วนอยู่ร้อยละ 58 และจำนวนเด็กมากกว่าร้อยละ 20 มีภาวะน้ำหนักเกินหรือเป็นโรคอ้วน
ตัวเลขเหล่านี้กำลังส่งสัญญาณเตือนทุกคนว่า โรคอ้วนไม่ใช่แค่ปัญหาสุขภาพส่วนบุคคลอีกต่อไป หากแต่เป็นวิกฤตสุขภาพเชิงโครงสร้างระดับโลกที่กำลังขยายตัวอย่างรวดเร็วในทุกช่วงวัย หากไม่เร่งปรับเปลี่ยนอย่างจริงจัง ผลกระทบจะไม่ได้หยุดอยู่แค่ตัวเลขทางสถิติ แต่จะเป็นภาระต่อระบบสาธารณสุข เศรษฐกิจ และคุณภาพชีวิตของคนรุ่นต่อไปอย่างหลีกเลี่ยงไม่ได้
ภาวะโรคอ้วน นิยามใหม่กับปัจจัยทำลายสุขภาพ
ความเข้าใจโรคอ้วนในปัจจุบันกำลังจะถูกตีความใหม่ เป็นโรคที่เกิดขึ้นในวิถีชีวิตสมัยใหม่และกำลังกัดกินร่างกายของแต่ละคนจนเป็นเนื้อร้ายทำลายสุขภาพตั้งแต่ระดับบุคคล สังคม ระบบสุขภาพและสาธารณสุขทั่วโลก

เดิมทีเกณฑ์มาตรฐานที่ใช้ในการประเมินโรคอ้วน (Obesity) นั้น มักถูกจำกัดอยู่แค่ค่าดัชนีมวลกาย (BMI) แต่ในความเป็นจริง “การใช้ค่า BMI เพียงอย่างเดียวอาจไม่สามารถสะท้อนถึงปริมาณเนื้อเยื่อไขมัน (Adipose tissue) ซึ่งมีความสัมพันธ์กับเกิดการโรคเรื้อรังอื่น ๆ ในอนาคตได้” คุณหมอแอมป์กล่าว “ปัจจุบันการวินิจฉัยโรคอ้วนควรพิจารณาองค์ประกอบอื่นร่วมด้วย โดยเฉพาะอย่างยิ่งด้านองค์ประกอบร่างกาย (Anthropometric component)” เช่น
- การวัดเส้นรอบเอว (Waist Circumference, WC) โดยต้องพิจารณาตามเพศ เชื้อชาติ ตัวอย่างเช่น ในคนเอเชียและอเมริกากลาง เพศชายและเพศหญิงไม่ควรเกิน 90 เซนติเมตรและ 80 เซนติเมตร ตามลำดับ เป็นต้น
- การใช้เครื่อง Dual-Energy X-ray Absorptiometry หรือ DEXA โดยในกลุ่มวัยกลางคน ผู้ชายควรมีสัดส่วนไขมันในร่างกายไม่เกิน 25% และผู้หญิงไม่ควรเกิน 32% ซึ่งชี้ถึงความเสี่ยงด้านระบบเผาผลาญที่เกี่ยวข้องกับโรคหัวใจและหลอดเลือด

ทั้งนี้ แม้เนื้อเยื่อไขมันจะมีบทบาทในการสะสมพลังงาน และผลิตฮอร์โมนที่ควบคุมความอยากอาหาร จากการหลั่งฮอร์โมนในทางเดินอาหาร โดยส่งสัญญาณไปที่ก้านสมองและสมองส่วนไฮโปทาลามัสได้ทั้งหมด แต่การมีปริมาณเนื้อเยื่อไขมันมากเกินไป อาจทำให้ฮอร์โมนต่าง ๆ ในร่างกายไม่สมดุล ตัวอย่างเช่น
- ฮอร์โมนเลปติน (Leptin) – มีบทบาทสำคัญในการควบคุมความอิ่มของร่างกาย โดยระดับของเลปตินสัมพันธ์กับตามปริมาณเซลล์ไขมันที่มีอยู่ เมื่อร่างกายมีไขมันสะสมมากขึ้น ร่างกายจะพยายามหลั่งเลปตินมากขึ้น จนเกิดภาวะดื้อต่อเลปติน (Leptin resistance) กล่าวคือ ความอยากอาหารไม่ได้ลดลง แม้ระดับเลปตินจะสูงมากแล้วก็ตาม
- ฮอร์โมนเกรลิน (Ghrelin) – มีบทบาทในการควบคุมความหิว ระบบรางวัลของสมอง การรับรู้และตัดสินใจรับประทานอาหาร โดยปกติจะหลั่งออกมามากในช่วงก่อนมื้ออาหารและลดลงหลังรับประทานอาหาร ในคนที่เป็นโรคอ้วน ระดับเกรลินกลับไม่ลดลงหลังมื้ออาหาร ทำให้ความอยากอาหารยังคงอยู่อย่างต่อเนื่อง
- ฮอร์โมนโคลซีสโตไคนิน (Cholecystokinin, CCK) – ผู้เป็นตัวกลางระหว่างสมองและลำไส้ โดยเมื่อรับประทานอาหารที่มีไขมันเข้าไป จะมีการหลั่งน้ำย่อยและเอนไซม์ที่ช่วยย่อยอาหาร พร้อมกับส่งสัญญาณไปยังสมองให้รู้สึกอิ่ม
- ฮอร์โมน Peptide Y (PYY) – ทำงานร่วมกับฮอร์โมน GLP-1 เพื่อควบคุมระดับน้ำตาลและทำให้อาหารเคลื่อนตัวช้าลง ช่วยให้เราอิ่มนานขึ้นและรับประทานน้อยลง
- ฮอร์โมน Glucagon-like Peptide-1 (GLP-1) – ช่วยควบคุมน้ำตาลและความอิ่ม กระตุ้นกระบวนการเผาผลาญ กระตุ้นการหลั่งฮอร์โมนอินซูลินจากตับอ่อน ทำให้อาหารเคลื่อนตัวช้าลงจนเกิดความอิ่ม
- ฮอร์โมน Glucose-dependent insulinotropic polypeptide (GIP) – ทำหน้าที่ส่งเสริมให้เซลล์ไขมันดูดซึมและสะสมไขมันมากขึ้น โดยเฉพาะอาหารที่มีไขมันสูง ซึ่งในผู้ในที่มีโรคอ้วนนั้นจะมีการหลั่งฮอร์โมนนี้มากเกินไป ทั้งยังสัมพันธ์กับภาวะดื้อต่ออินซูลินอีกด้วย
มากไปกว่านั้น ยังพบความสัมพันธ์กับการส่งสัญญาณการอักเสบเมื่อมีปริมาณเนื้อเยื่อไขมันมาก โดยเซลล์ไขมันและเซลล์ภูมิคุ้มกันที่อยู่ในเนื้อเยื่อไขมันจะผลิตไซโตไคน์ เช่น IL-1 IL-6และ TNF-α รวมถึงตัวบ่งชี้ภาวะการอักเสบในกระแสเลือดอย่าง C-reactive protein (CRP) ส่งผลให้ร่างกายอยู่ในภาวะการอักเสบเรื้อรังระดับต่ำ (Chronic Low-grade Inflammation) ซึ่งจะรบกวนการทำงานของฮอร์โมนอินซูลินและกระบวนการเผาผลาญไขมัน ส่งผลให้เกิดภาวะดื้อต่ออินซูลินและความผิดปกติของหลอดเลือด และเพิ่มความเสี่ยงของการเกิดโรคเรื้อรังอย่างภาวะเบาหวานชนิดที่ 2 โรคหลอดเลือดแดงแข็ง ภาวะไขมันพอกตับที่สัมพันธ์กับความผิดปกติของเมตาบอลิซึม (MASLD) โรคหัวใจ ความผิดปกติทางระบบประสาท และโรคมะเร็ง
ดังนั้น การประเมินและวินิจฉัยโรคอ้วนนั้น จึงไม่ควรคำนวณจากเพียงแค่ตัวเลขบนตาชั่งและตลับเมตรเท่านั้น เพราะตัวอย่างการศึกษาเมื่อปีที่ผ่านมา จากมหาวิทยาลัยเยลร่วมกับมหาวิทยาลัยฮาร์วาร์ดในประเทศสหรัฐอเมริกา พบว่า หากใช้ BMI เป็นเกณฑ์อย่างเดียว ชาวอเมริกันประมาณร้อยละ 43 จะถูกจัดอยู่ในภาวะอ้วน แต่เมื่อมีการปรับเกณฑ์โดยใช้อัตราส่วนรอบเอวต่อส่วนสูง และอัตราส่วนรอบเอวต่อสะโพกร่วมด้วยแล้ว ความชุกกลับเพิ่มสูงขึ้นเป็นร้อยละ 75.2
“การดู BMI เพียงอย่างเดียว อาจทำให้เรามองเห็นจำนวนผู้ที่มีไขมันสะสมเกินมาตรฐานต่ำกว่าความเป็นจริงได้” คุณหมอแอมป์อธิบาย
นอกจากประเมินด้านองค์ประกอบร่างกายแล้ว เราควรประเมินปัจจัยอื่น ๆ ร่วมด้วย ได้แก่ การตรวจวิเคราะห์จากห้องปฏิบัติการ การตรวจฮอร์โมน รวมไปถึงการตรวจรหัสพันธุกรรมหรือพิมพ์เขียวสุขภาพที่เกี่ยวข้องกับโรคอ้วน เช่น MC4R (Melanocortin-4 receptor) POMC (Proopiomelanocortin) FTO (Fat Mass and Obesity-Associated Gene) LEPR (Leptin receptor) LEP (Leptin) และ ADIPOQ (Adipocyte-, C1q-, and collagen domain-containing) ซึ่งการเข้าใจร่างกายของตัวเองในสิ่งที่เราไม่สามารถมองเห็นด้วยตาเปล่านั้น จะช่วยให้เราดูแลสุขภาพได้เฉพาะจุดมากยิ่งขึ้น
จากกลไกร่างกาย สู่การขับเคลื่อนเชิงนโยบายระดับชาติ
ปัญหาวิกฤตโรคอ้วนในวันนี้ไปไกลกว่าแค่เรื่องของ “ความไม่สมดุลภายในร่างกาย” เพราะสิ่งที่เรากำลังเผชิญไม่ใช่เพียงกลไกฮอร์โมนหรือการเผาผลาญที่ผิดปกติเท่านั้น หากแต่เป็นผลลัพธ์ของบริบทสังคมสมัยใหม่ที่กำลังหล่อหลอมพฤติกรรมของผู้คนในทุกวันโดยที่เราแทบไม่รู้ตัว เราสามารถเข้าถึงอาหารที่ให้พลังงานสูงแต่คุณค่าทางโภชนาการต่ำได้ง่ายกว่าที่เคย เมืองถูกออกแบบให้เรานั่งมากกว่าเดิน ทำงานอยู่กับที่มากกว่าขยับ และระบบสุขภาพจำนวนไม่น้อยยังเน้นการรักษาเมื่อเกิดโรคมากกว่าการป้องกันอย่างเป็นระบบ ปัจจัยภายนอกเหล่านี้กำลังทำงานร่วมกันอย่างเงียบ ๆ และผลักดันให้โรคอ้วนทวีความรุนแรงขึ้นในระดับประชากร
หากเรามุ่งดูแลเพียงบุคคลใดบุคคลหนึ่ง เราอาจแก้ปัญหาได้เพียงปลายเหตุ” คุณหมอแอมป์กล่าว “เพราะโรคอ้วนไม่ได้กระทบเพียงคนใดคนหนึ่ง แต่สะท้อนความท้าทายของทั้งระบบ ตั้งแต่ระบบอาหาร ระบบเศรษฐกิจ สภาพแวดล้อมในชุมชน ไปจนถึงระบบสาธารณสุขที่กำลังแบกรับภาระโรคไม่ติดต่อเรื้อรังที่เพิ่มขึ้นอย่างต่อเนื่องทั่วโลก” สหพันธ์โรคอ้วนโลกยังคาดการณ์ว่า ภายในปี ค.ศ. 2030 ภาวะน้ำหนักเกินและอ้วนจะสร้างผลกระทบทางเศรษฐกิจสูงถึง 3.23 ล้านล้านดอลลาร์สหรัฐ สะท้อนว่า ปัญหานี้ไม่ใช่เพียงเรื่องสุขภาพ แต่คือความท้าทายระดับโครงสร้างของมนุษยชาติ

- ระบบอาหาร (Food System) ที่ผลักเราเข้าสู่ภาวะเสี่ยง
อาหารยุคปัจจุบันจำนวนมากถูกออกแบบให้ “พลังงานสูง ราคาถูก และเข้าถึงง่าย” โดยเฉพาะอาหารที่ผ่านกระบวนการแปรรูปขั้นสูง (Ultra-processed food)ได้แก่ คุกกี้ ไอศกรีม เค้ก พาย ขนมเค้ก อาหารฟาสต์ฟู้ด ชานมไข่มุก และยังรวมไปถึงเนื้อสัตว์แปรรูป (Processed meat)อย่างเบคอน ไส้กรอก แฮม แหนม กุนเชียง ไส้อั่ว หมูแผ่น หมูยอ ลูกชิ้น เป็นต้น ซึ่งมีหลักฐานทางวิชาการจำนวนมากชี้ชัดถึงผลกระทบต่อสุขภาพ ทั้งมีคุณค่าทางโภชนาการไม่ครบถ้วน ปริมาณน้ำตาลสูง (High glycemic load) ซึ่งอาจรบกวนการส่งสัญญาณความอิ่มระหว่างลำไส้และสมอง การปนเปื้อนสารก่อมะเร็งระหว่างกระบวนการผลิต และวัตถุเจือปนอาหารบางชนิดที่สัมพันธ์กับความไม่สมดุลของจุลินทรีย์ในลำไส้ และภาวะการอักเสบ ฯลฯ
ในขณะเดียวกัน อาหารสด ผักผลไม้ และอาหารที่มีคุณค่าทางโภชนาการกลับมีราคาสูงหรือเข้าถึงยาก อีกทั้งการตลาดอาหารส่งเสริมการบริโภคเครื่องดื่มที่มีน้ำตาลสูง เช่น น้ำหวาน น้ำอัดลม น้ำเชื่อม น้ำผลไม้ โดยเฉพาะต่อเด็กและเยาวชน ซึ่งไปกระตุ้นกลไกความหิว ความอยากอาหาร และระบบรางวัลของสมอง ทำให้บริโภคเกินโดยไม่รู้ตัว
แนวทางการแก้ไข:การทำให้อาหารสุขภาพเป็นตัวเลือกที่ทุกคนเข้าถึงได้และจับต้องได้จริง ผ่านการออกมาตรการเชิงนโยบาย เช่น การจัดเก็บภาษีน้ำตาล การจัดเก็บภาษีความเค็ม การจัดเก็บภาษีไขมัน ภาษีอาหารแปรรูป การควบคุมการตลาดอาหารต่อเด็ก การพัฒนาฉลากโภชนาการที่เข้าใจง่าย การสนับสนุนเกษตรกรรมท้องถิ่น
นอกจากนี้ ควรประชาสัมพันธ์ความรู้ด้านสุขภาพผ่านสื่อโทรทัศน์และสื่อสังคมออนไลน์ เช่น หลักจานอาหารสุขภาพ (รับประทานผัก 50% อีก 25% เป็นโปรตีนคุณภาพดี เช่น ปลา เต้าหู้ ถั่ว และธัญพืช และ 25% เป็นข้าวแป้งไม่ขัดสี) ไขมันทรานส์และไขมันอิ่มตัว เป็นต้น
- สภาพแวดล้อมที่ไม่เอื้อต่อสุขภาพ (Unhealthy Environment)
เมืองในหลากหลากพื้นที่ถูกออกแบบให้การใช้ชีวิตที่ไม่เอื้อต่อสุขภาพกลายเป็นเรื่องปกติ การใช้รถยนต์มากกว่าเดิน พื้นที่สีเขียวและพื้นที่ทางเท้าที่ปลอดภัยไม่เพียงพอ สถานที่ทำงานเน้นการนั่งเป็นเวลานาน รวมถึงชั่วโมงการทำงานที่ยาวนาน และการมีวิถีชีวิตแบบเร่งรีบ ล้วนทำให้ผู้คนในสังคมมีกิจกรรมทางกายลดลง ในขณะเดียวกัน เด็กในทุกช่วงวัยใช้เวลากับหน้าจอมากกว่ากิจกรรมกลางแจ้ง สิ่งแวดล้อมที่ไม่เอื้อต่อสุขภาพเหล่านี้ ทำให้การใช้ชีวิตแบบกระฉับกระเฉงจึงไม่ใช่เรื่องง่าย ทั้งที่ควรเป็นส่วนหนึ่งของชีวิตประจำวัน
แนวทางการแก้ไข: จำเป็นต้องอาศัยการออกแบบเมืองสุขภาวะ (Healthy City Design) การพัฒนาอาคารเพื่อสุขภาพ (Wellness Real Estate) เพิ่มพื้นที่สาธารณะ สนับสนุนระบบขนส่งสาธารณะ ทางจักรยานและทางเท้า สร้างโรงเรียนและสถานที่ทำงานเอื้อต่อการมีกิจกรรมทางกาย เพื่อให้การเคลื่อนไหวร่างกายเป็นส่วนหนึ่งของชีวิต โดยไม่ต้องฝืนทำ
- อุปสรรคในระบบบริการสุขภาพ (Healthcare Barriers)
แม้โรคอ้วนจะได้รับการยอมรับว่าเป็นโรคเรื้อรังที่มีความซับซ้อนและเกี่ยวข้องกับหลายระบบอวัยวะ แต่ระบบสุขภาพจำนวนไม่น้อยยังไม่สามารถบูรณาการแนวทางการป้องกันและการรักษาโรคอ้วนเข้าสู่บริการปฐมภูมิได้อย่างครบวงจร ผู้ป่วยจำนวนมากยังไม่เข้าถึงการประเมินองค์ประกอบร่างกาย การดูแลแบบสหสาขาวิชาชีพ หรือแม้แต่ยารักษา นอกจากนี้ อคติของบุคลากรในระบบสุขภาพอาจทำให้ผู้ป่วยหลีกเลี่ยงการเข้ารับบริการ
“หากระบบสุขภาพยังมองโรคอ้วนเป็นเพียงปัจจัยเสี่ยง ไม่ใช่โรคเรื้อรังที่ต้องได้รับการดูแลอย่างต่อเนื่อง ผู้ป่วยจำนวนไม่น้อยก็จะยังเข้าไม่ถึงการดูแลที่เหมาะสม” คุณหมอแอมป์เน้นย้ำ
แนวทางการแก้ไข:ผลักดันนโยบายสุขภาพระดับชาติที่บูรณาการการป้องกันและรักษาโรคไม่ติดต่อเรื้อรังเข้าไว้ด้วยกัน การปลูกฝังความรู้ความเข้าใจเกี่ยวกับโรคอ้วนแบบเชิงลึก การสร้างระบบส่งต่อที่มีประสิทธิภาพ และทำให้ประชาชนทุกกลุ่มสามารถเข้าถึงบริการที่มีคุณภาพได้อย่างเท่าเทียม
การแก้ไขวิกฤตโรคอ้วนไม่อาจมุ่งเน้นเพียงการปรับพฤติกรรมของบุคคล แต่ต้องปรับ “ระบบ” ที่หล่อหลอมพฤติกรรมเหล่านี้ ตั้งแต่ระบบอาหารที่กำหนดสิ่งที่เรารับประทาน สภาพแวดล้อมเมืองที่กำหนดคุณภาพชีวิต ไปจนถึงระบบบริการสุขภาพที่ต้องพร้อมดูแลอย่างต่อเนื่องและเท่าเทียม หากเราสามารถทำให้ทางเลือกที่ดีต่อสุขภาพเป็นทางเลือกที่เข้าถึงได้ง่ายที่สุด โรคอ้วนจะไม่ใช่เพียงภาระที่ต้องรักษา แต่จะกลายเป็นปัญหาที่สามารถป้องกันได้อย่างยั่งยืนในระดับสังคมและประเทศ
เนื่องในวันอ้วนโลกประจำปีนี้ ภายใต้แนวคิด “8 Billion Reasons to Act on Obesity” ตัวเลข 8 พันล้านไม่ใช่เพียงจำนวนประชากรโลก หากคือ 8 พันล้านเหตุผลที่เราทุกคนต้องร่วมลงมือทำ ตั้งแต่การส่งต่อองค์ความรู้ด้านสุขภาพและความเข้าใจกลไกร่างกายในระดับบุคคล การร่วมกันออกแบบสภาพแวดล้อมที่เอื้อต่อสุขภาวะ ไปจนถึงการผลักดันนโยบายด้านอาหาร โครงสร้างทางสังคม และสิ่งแวดล้อมที่เข้มแข็ง เพื่อเปลี่ยนระบบ ทำให้ทางเลือกที่ดีต่อสุขภาพเป็นทางเลือกที่เข้าถึงได้ง่ายที่สุด และยกระดับคุณภาพชีวิตของผู้คนอย่างยั่งยืนร่วมกัน
“โรคอ้วนในวันนี้ไม่ใช่ปัญหาของใครคนใดคนหนึ่งอีกต่อไปแล้ว และไม่มีใครสามารถแก้ไขได้เพียงลำพัง นี่คือความท้าทายของทั้งระบบ ตั้งแต่ระดับครอบครัว ชุมชน ภาครัฐ ภาคเอกชน ไปจนถึงเวทีนานาชาติ หากเรายังปล่อยให้สิ่งแวดล้อมกำหนดสุขภาพของคนรุ่นต่อไป เราจะเผชิญกับสังคมโรคอ้วนที่รุนแรงยิ่งขึ้น ถึงเวลาแล้วที่เราต้องร่วมกันปรับเปลี่ยนระบบ เพื่อยับยั้งวิกฤตโรคอ้วนนี้ และสร้างอนาคตสุขภาพดีที่ยั่งยืนให้ลูกหลานของเรา” คุณหมอแอมป์กล่าวปิดท้าย
เอกสารอ้างอิง:
[1]NCD Risk Factor Collaboration. Worldwide trends in underweight and obesity from 1990 to 2022: a pooled analysis of 3663 population-representative studies with 222 million children, adolescents, and adults. The Lancet 2024. 16;403(10431):1027-1050.
[2]กนกวรรณ เกิดผลานันท์. Bangkok, City for Better Health 3 ประสานสร้างสุขภาพคนเมืองพ้นโรคอ้วน [อินเทอร์เน็ต]. กรุงเทพ: กรุงเทพธุรกิจ มีเดีย จำกัด; 11 พ.ย. 2568 [เข้าถึงเมื่อ 21 ม.ค. 2569]. เข้าถึงได้จาก https://www.bangkokbiznews.com/health/well-being/1207038
[3]Nadolsky K, Garvey WT, Agarwal M, et al. American Association of Clinical Endocrinology Consensus Statement: Algorithm for the Evaluation and Treatment of Adults with Obesity/Adiposity-Based Chronic Disease - 2025 Update. Endocr Pract. 2025;31(11):1351-94.
[4]Aryee EK, Zhang S, Selvin E, Fang M. Prevalence of Obesity With and Without Confirmation of Excess Adiposity Among US Adults. JAMA. 2025;333(19):1726–28.
[5]Hogan AE, Davis C, Jenkins BJ, Jones N, O'Shea D. Repurposing metabolic drugs as anti-inflammatory agents. Trends Endocrinol Metab. 2025. Trends Endocrinol Metab. 2025 Aug 13:S1043-2760(25)00149-3.
[6]Rubino F, Cummings DE, Eckel RH, Cohen RV, Wilding JPH, Brown WA, et al. Definition and diagnostic criteria of clinical obesity. Lancet Diabetes Endocrinol. 2025;13(3):221-62.
[7]Son JW, le Roux CW, Blüher M, Nauck MA, Lim S. Novel GLP-1-Based Medications for Type 2 Diabetes and Obesity. Endocr Rev. 2025 Oct 7:bnaf036.
[8]Al-Roub NM, Malik D, Essa M, et al. Body Mass Index and Anthropometric Criteria to Assess Obesity. JAMA Netw Open. 2025;8(12):e2549124.
[9]Hall KD, Hammond RA, Rahmandad H. Dynamic interplay among homeostatic, hedonic, and cognitive feedback circuits regulating body weight. Am J Public Health. 2014;104(7):1169-75.
[10]Campos A, Port JD, Acosta A. Integrative Hedonic and Homeostatic Food Intake Regulation by the Central Nervous System: Insights from Neuroimaging. Brain Sci. 2022;12(4).
[11]Baker P, Machado P, Santos T, Sievert K, Backholer K, Hadjikakou M, et al. Ultra-processed foods and the nutrition transition: Global, regional and national trends, food systems transformations and political economy drivers. Obes Rev. 2020 Dec;21(12):e13126.
[12]Monteiro CA, Cannon G, Levy RB, Moubarac JC, Louzada ML, Rauber F, et al. Ultra-processed foods: what they are and how to identify them. Public Health Nutr. 2019 Apr;22(5):936-941.
[13]Global action plan on physical activity 2018–2030: more active people for a healthier world. Geneva: World Health Organization; 2018. Licence: CC BY-NC-SA 3.0 IGO.
[14]Sallis JF, Cerin E, Conway TL, Adams MA, Frank LD, Pratt M, et al. Physical activity in relation to urban environments in 14 cities worldwide: a cross-sectional study. The Lancet. 2016;387(10034):2207-17.
[15]World Health Organization. Make obesity prevention and management a central pillar of public health, experts urge [Internet]. Geneva: World Health Organization; 2025 April 1 [cited 2026 Feb 1]. Available from: https://www.who.int/europe/news/item/01-04-2025-make-obesity-prevention-and-management-a-central-pillar-of-public-health-experts-urge
